Therapie und Leistungen
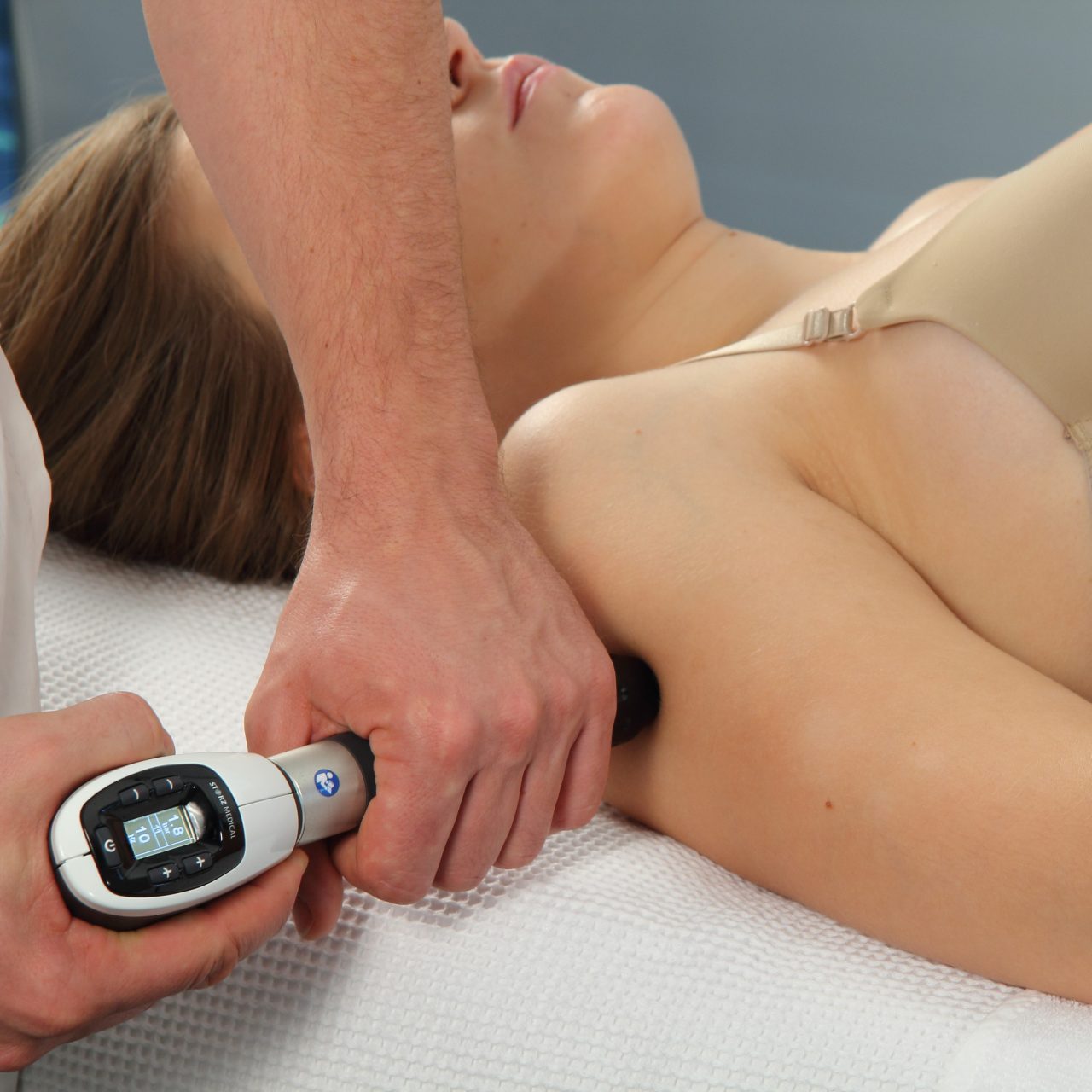
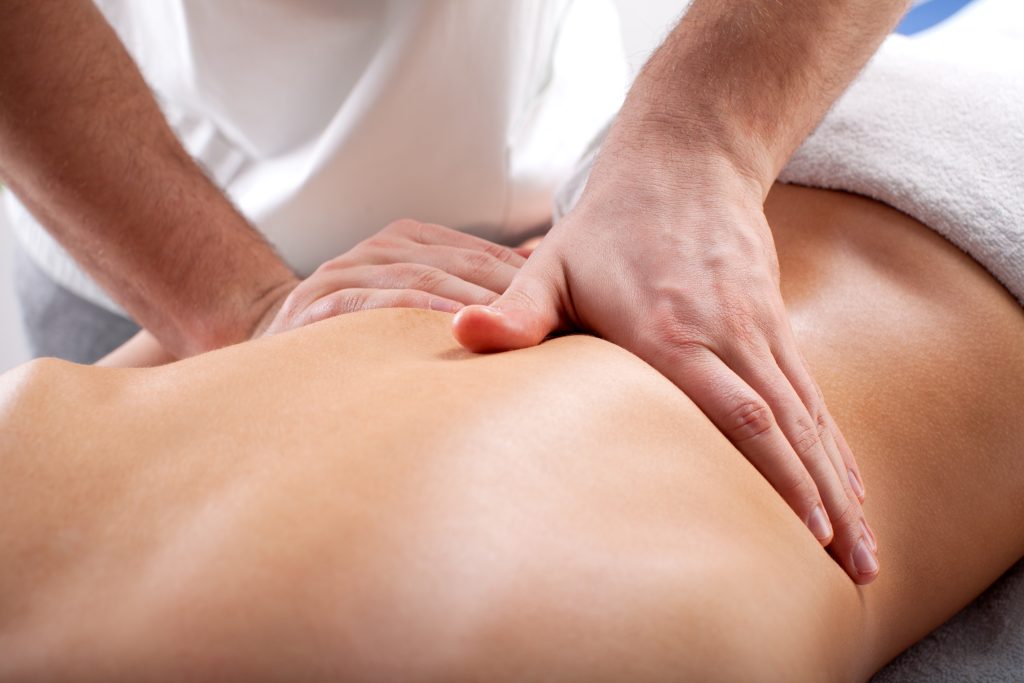
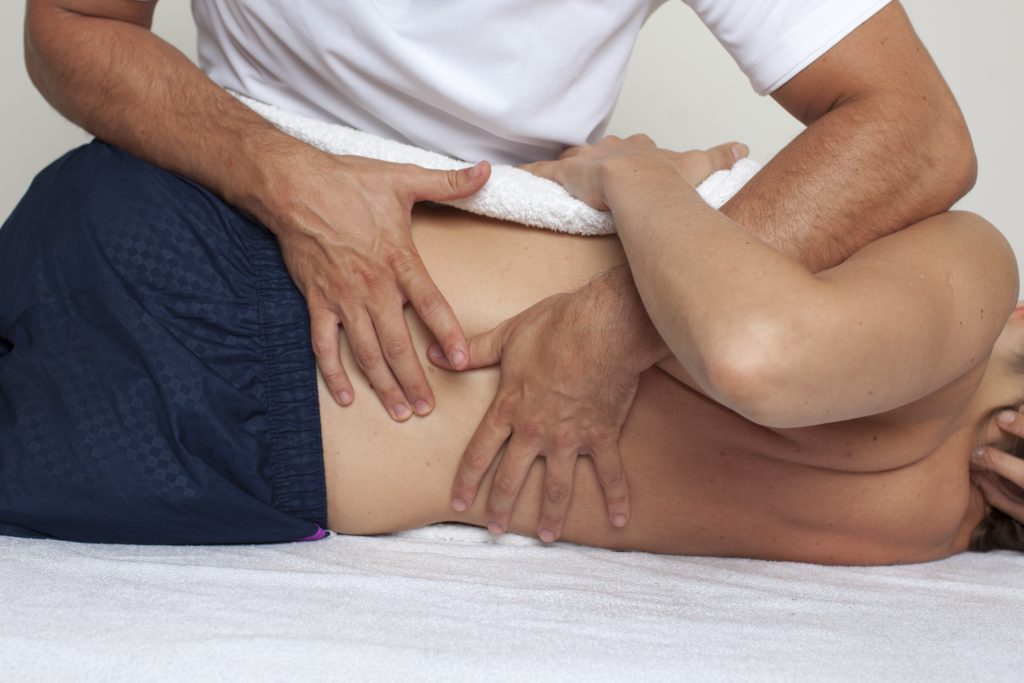
Die Triggerpunktetherapie
Auszug aus eigener wissenschaftlicher Arbeit:
Um die Triggerpunktetherapie verstehen zu können, muss man zunächst den Muskel als möglichen Ort für Schmerzentstehung betrachten und verstehen.
Die Muskulatur ist als Ganzes gesehen das größte Organ des menschlichen Körpers. Alle Skelettmuskelfasern zusammen machen im Durchschnitt 40 bis 50 % des Körpergewichts aus. Bei trainierten Kraftsportlern kann der Anteil bis ca. 65 % betragen (Schünke 2000). Bereits bei rein quantitativer Betrachtung ist naheliegend, dass von der Muskulatur direkt Schmerzen ausgehen können.
Bei myofaszialen Schmerzen handelt es sich, wie der Name vermuten lässt, um von der Muskulatur ausgehende Schmerzen, die häufig von der ausgelösten Lokalisation fortgeleitet (Referred Pain) und an anderer Stelle erlebt werden. Nicht zuletzt diese Tatsache erschwert die Diagnostik der myofaszialen Schmerzen. Sie stellen häufige Ursachen für chronische Schmerzen in der Allgemeinbevölkerung und nicht selten bei Sportlern dar. Die Häufigkeit von primären myofaszialen Schmerzen in ärztlichen Praxen variiert je nach ausgewählter Patientengruppe zwischen 30 % in allgemeinmedizinischen Praxen (Skootsky 1989) und bis über 90 % in speziellen schmerztherapeutischen Ambulanzen (Gerwin 1995). Umso erstaunlicher ist es, dass im modernen medizinischen Unterricht und in medizinischen Lehrbüchern zur Schmerzdiagnostik der Muskulatur bisher kaum Aufmerksamkeit geschenkt wurde (Mense et al. 2003).
Definition, Begriffsbestimmung und Klassifikation
von myofaszialen Schmerzen
Das myofasziale Schmerzsyndrom gehört zu den myofaszialen Dysfunktionen und stellt eine Untergruppe der Myalgien dar. Es ist durch eine Störung der myofaszialen Funktionseinheit charakterisiert, die mit Schmerzen und/oder Bewegungsstörungen verbunden ist (Comerford und Mottram 2001; Gerwin 2010; Lewit 2012; Engel et al. 2018). Typisch für solche Syndrome sind Schulter- oder Rückenschmerzen (Gerwin 1991; Engel et al. 2018). Im Zusammenhang mit Syndromen und Beschwerden dieser Art wird auch von neuro-muskulo-skelettalen Störungen (funktionell und strukturell) bzw. von neuro-muskulo-skelettaler Medizin gesprochen. In den USA ist dies die Facharztbezeichnung für eine Disziplin, die hierzulande auch als osteopathische oder manuelle Medizin bezeichnet wird (Heymann und Terrier 2014).
Der Begriff myofasziale Schmerzen wird mit zwei Bedeutungen verwendet: Die allgemeine Definition bedeutet lokalisierte Muskelschmerzen undefinierter Ursache und sollte besser als Weichteilschmerz bezeichnet werden. Die spezifische Definition bezieht sich auf lokalisierte Schmerzen, die durch myofasziale Triggerpunkte (MTrP) bedingt sind (Simons 1995). Myofasziale Triggerpunkte wurden und werden in der europäischen Literatur manchmal als Myogelose bezeichnet (Simons und Mense 2003). Da Triggerpunkte eine zwingende Voraussetzung für das myofasziale Schmerzsyndrom sind, wurde dieses von Gerwin auch als myofasziales Triggerpunkt-Schmerzsyndrom bezeichnet (Gerwin 2016).
Travell und Simons definierten das myofasziale Schmerzsyndrom wie folgt: Es handelt sich um sensorische, motorische und autonome Symptome, die durch myofasziale Triggerpunkte verursacht werden. Voraussetzung ist, dass entsprechende Muskeln oder Muskelgruppen identifiziert werden können, bei denen sich diese Triggerpunkte finden (Simons et al. 1999).
Ein wenig offen scheint die Frage zu bleiben, weshalb es myofasziales Schmerzsyndrom heißt, da ja im eigentlichen Sinne die Muskeln bzw. die Muskelfasern und nicht die Faszien betroffen sind (Dommerholt 2018a). Dommerholt erklärt dies jedoch damit, dass Muskeln und Faszien eine physiologische Einheit bilden, wobei die Relevanz der Faszien oft unterschätzt werden würde. Besonders hervorgehoben wird die Bedeutung der Faszien außerdem in der Publikation von Schleip (2004), der insbesondere darauf hinwies, dass auch Faszien kontraktile Elemente und Mechanorezeptoren enthalten (Schleip 2004). Und schließlich wiesen Böhni und Gautschi (2014) darauf hin, dass in den Faszien freie Nervenendigungen als Rezeptoren vorhanden sind und dass diese eine wichtige Rolle im Zusammenhang mit der Nozizeption spielen (Mense 2009; Böhni und Gautschi 2014).
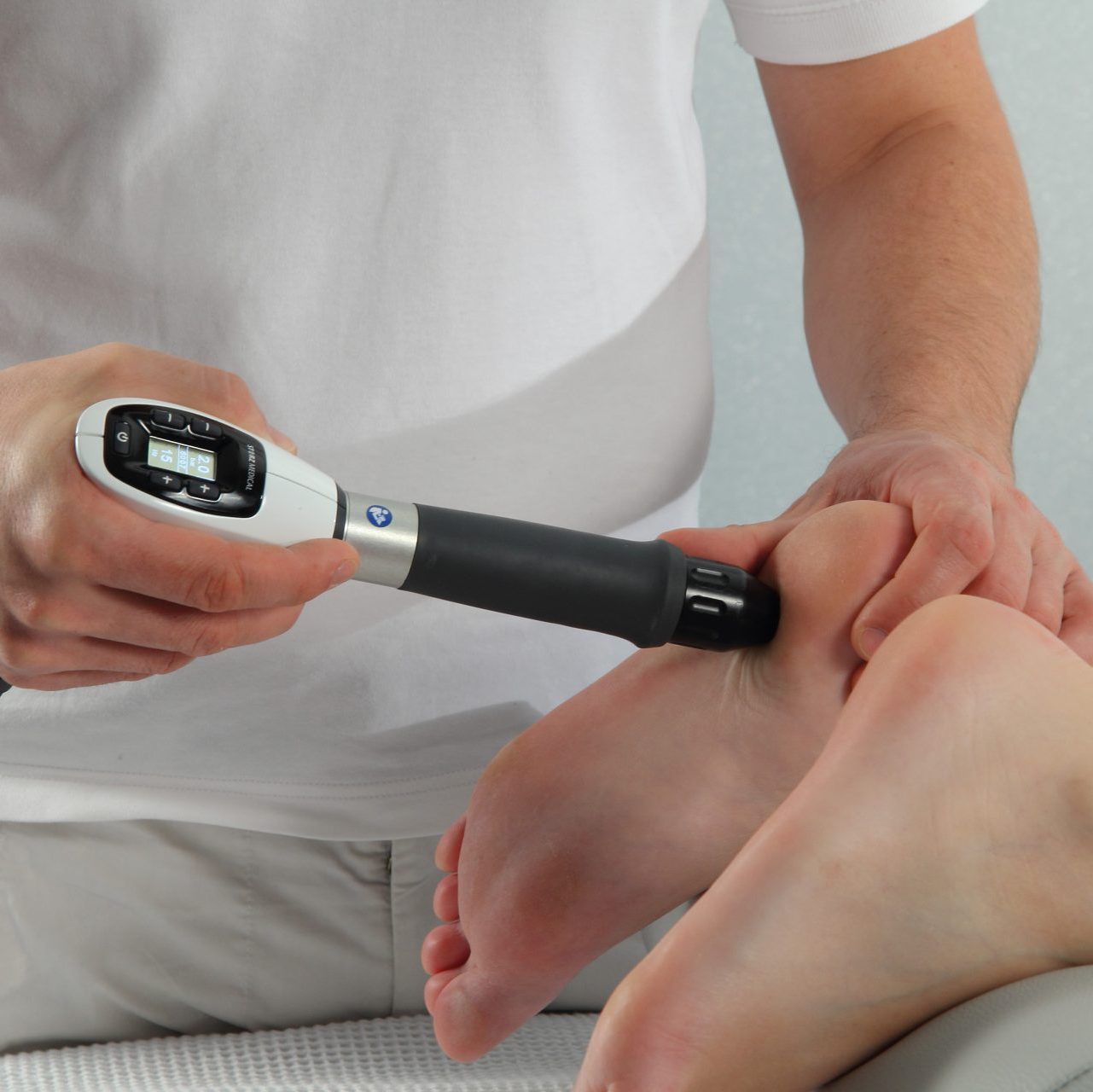
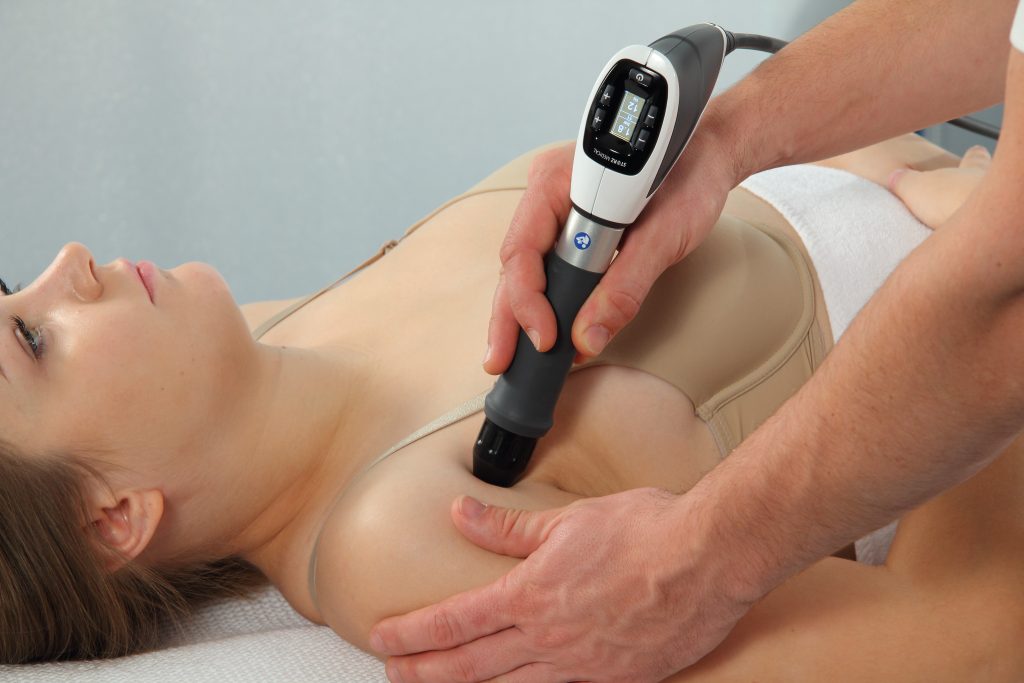
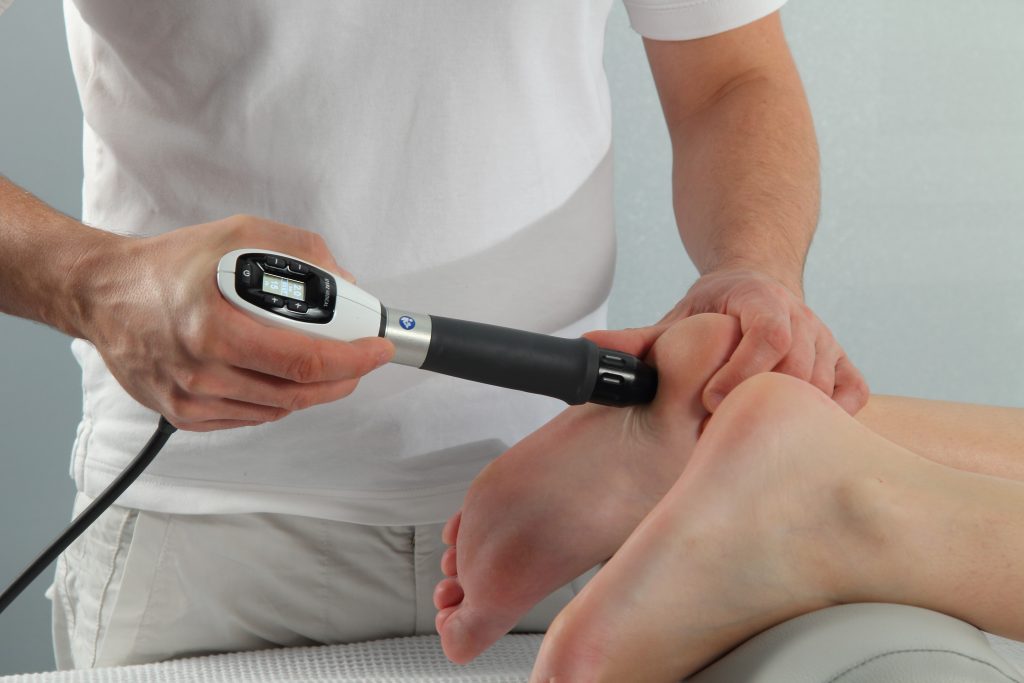
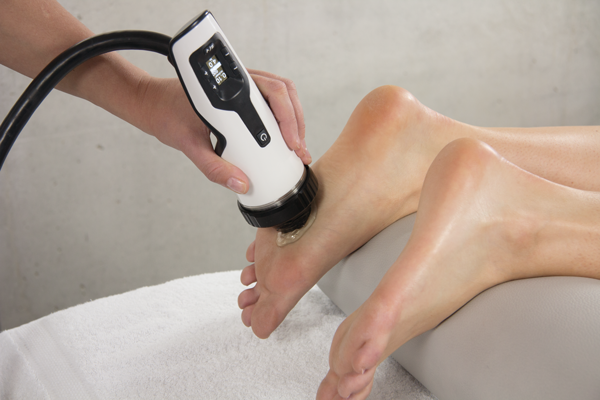
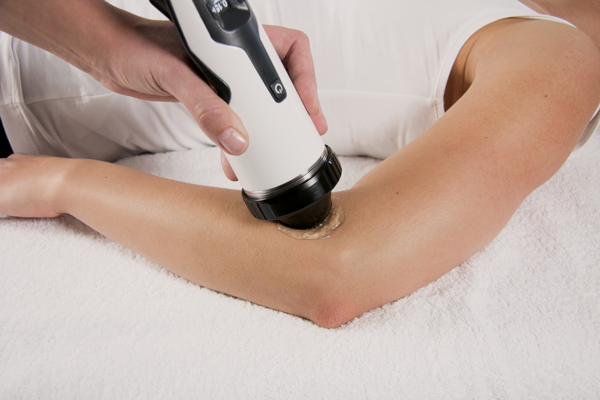
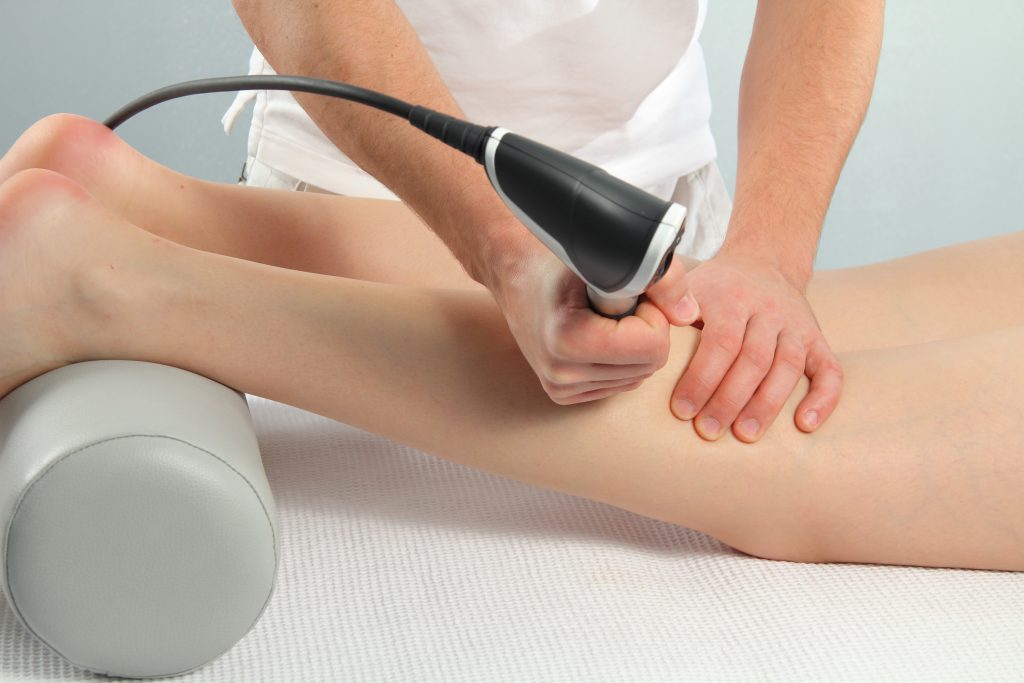
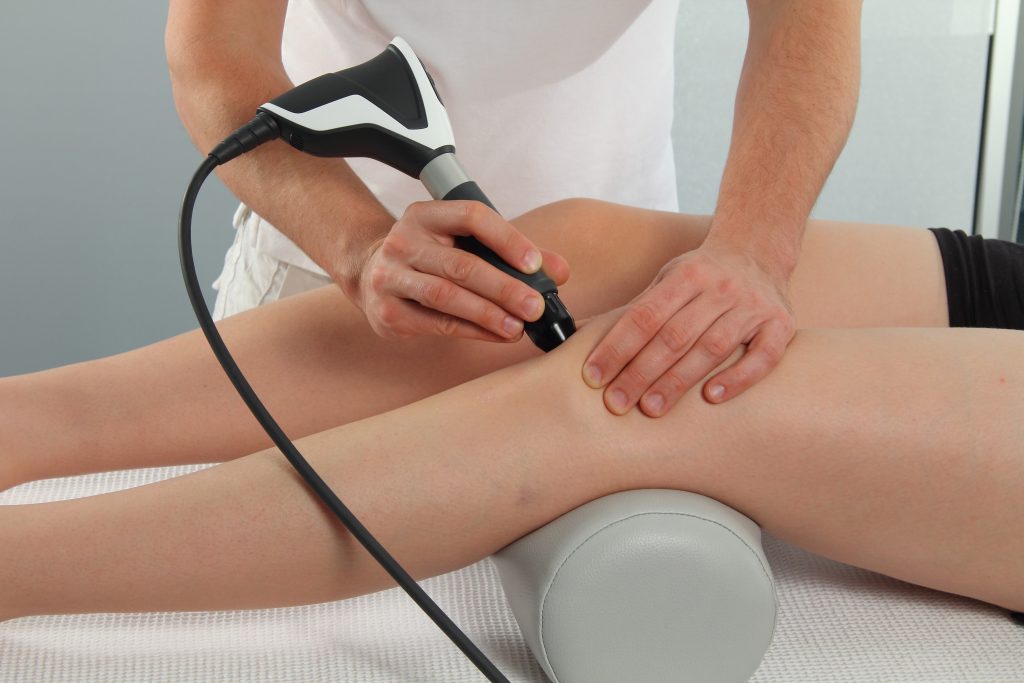
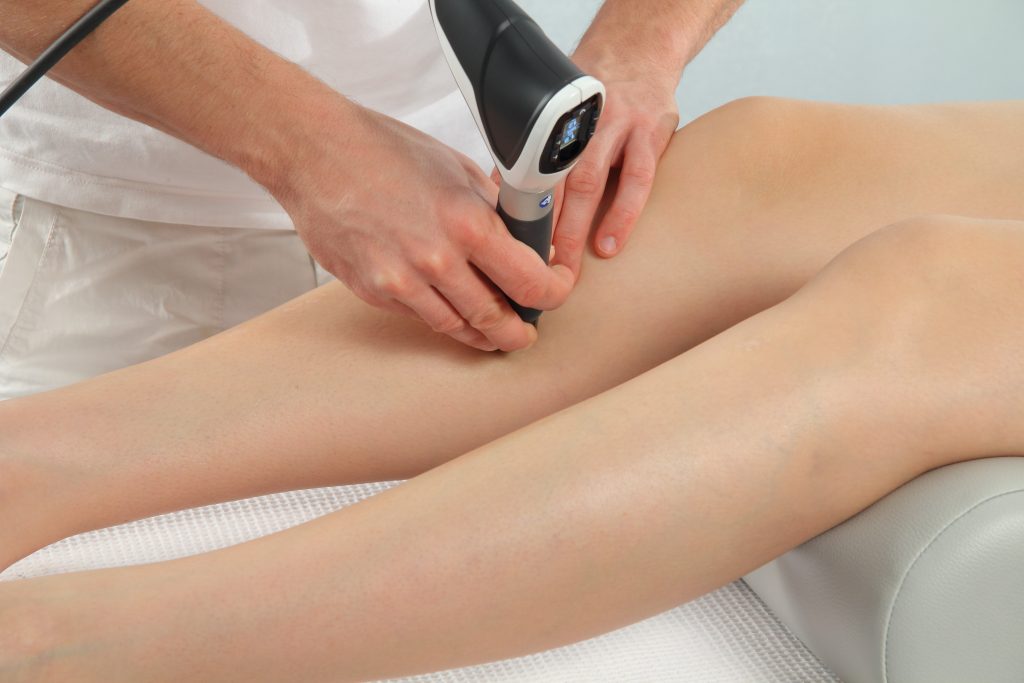
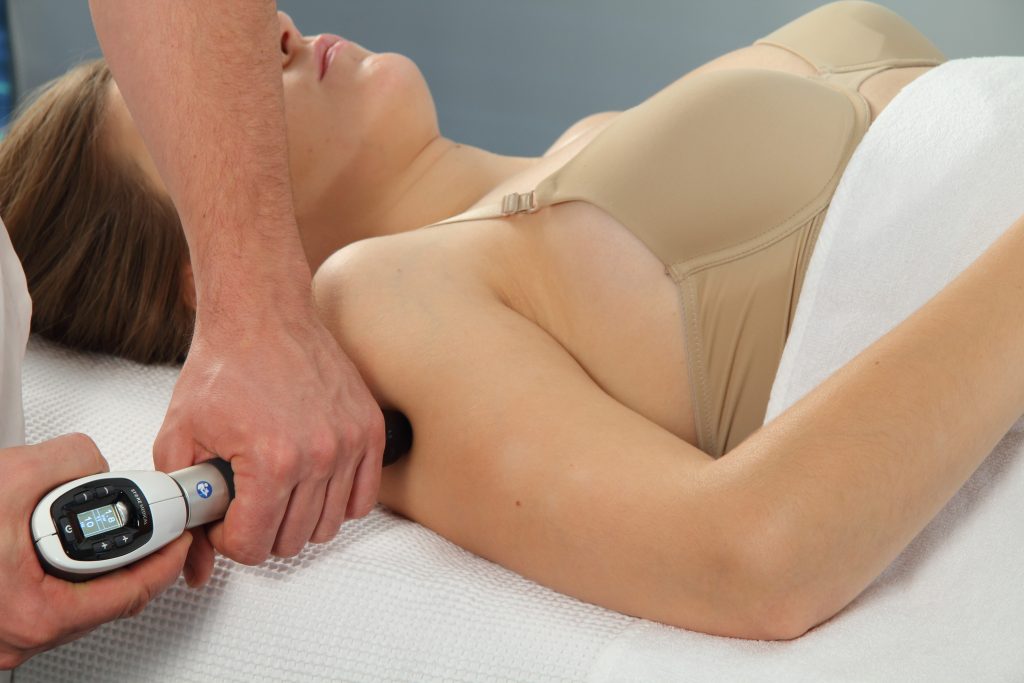
Die Stoßwellentherapie
Die Stoßwellentherapie ist mein potentestes ganzheitliches therapeutisches Verfahren zur Beseitigung diverser Schmerzformen und ihrer Ursachen.
Überall im Alltag begegnen uns Stoßwellen. Beim Überschallknall eines Flugzeugs ebenso wie bei einem Silvesterknaller. Physikalisch betrachtet sind Stoßwellen nichts anderes als besonders kurze Schallimpulse von sehr hoher Energie. Ihre Nutzung in der Medizin ist nicht neu. Schon seit Beginn der 80er Jahre wurden in der Urologie mit großem Erfolg Stoßwellen zur Beseitigung von Nierensteinen eingesetzt.
Ende der 80er Jahre wurden erste Erfahrungen im orthopädischen Bereich gesammelt. Man stellte fest, dass nicht heilende Knochenbrüche durch die Behandlung mit Stoßwellen schneller zur Ausheilung gebracht werden konnten. Die Stoßwellen regten die knochenbildenden Zellen an; erstmals konnte die knöcherne Durchbauung von Brüchen ohne Operation entscheidend gefördert werden.
Behandlungsmöglichkeiten
Da die Stoßwellen von außen in den Körper einwirken, wird die Therapie mit Stoßwellen seither als „Extracorporale Stoßwellentherapie“ (kurz: ESWT) bezeichnet.
Angeregt durch oben beschriebenen Erfolge stellte man in den folgenden Jahren fest, dass die Stoßwellentherapie grundsätzlich geeignet ist, auch andere häufige Krankheiten des Bewegungsapparates zu behandeln. Zahllose Operationen von Erkrankungen am Bewegungsapparat konnten so erfolgreich vermieden werden. Heute gelten folgende Erkrankungen des Bewegungsapparates als wissenschaftlich nachweisbar geeignet für die Therapie mit der Stoßwellentherapie: Kalkschulter, Tennisellenbogen, Fersensporn, nicht heilender Knochenbruch.
Über diese Anwendungsbereiche hinaus kennen wir als Orthopäden eine große Zahl von Krankheiten, bei denen sich die ESWT in der Praxis in zahllosen Fällen sehr bewährt hat, ohne dass bisher ein streng wissenschaftlicher Wirksamkeitsnachweis geführt werden konnte.
Zu nennen wäre die schmerzhafte Achillessehne, die sog. „Achillodynie“, der „Golferellbogen“, ein dem „Tennisellbogen“ ähnliches Beschwerdebild an der Innenseite des Ellbogens und die Knochenhautentzündung an der Außenseite des Oberschenkels, die sog. „Trochanterbursitis“. Sehr vielversprechende Behandlungsansätze mittels Stoßwellentherapie haben sich auch bei Erkrankungen ergeben, die auf lokale Durchblutungsstörungen im Knochen zurückzuführen sind. Zu nennen wären hier insbesondere die „Femurkopfnekrose“ (FKN) mit Zerstörung des Hüftkopfes, sowie die „Osteochondrosis dissecans“, eine umgrenzte Zerstörung von Knochengewebe unmittelbar unter dem Knorpelüberzug. Letztgenanntes Krankheitsbild tritt vorzugsweise bei jungen Menschen, gehäuft in Kniegelenken oder in Sprunggelenken auf. Erste wissenschaftliche Untersuchungen zeigen, dass die Stoßwellenthapie auch bei diesen schwerwiegenden Krankheiten einen Ausweg aus der operativen Behandlung ermöglichen kann. (Aus digest-ev.de Dachverband für Stoßwellentherapie)
Mittels Stoßwellentherapie ohne Skalpell am Gewebe operieren!
Was bedeutet das?
Richtig eingesetzt dringt die Stoßwelle durch die Haut und trifft fokussiert auf das geschädigte Gewebe in der Tiefe. Molekularmedizinische Untersuchungen haben gezeigt, dass Stoßwellen am Wirkort die Bildung von Wachstumsfaktoren fördern.
Diese Hormone bewirken als Signal im Gewebe die Bildung neuer Zellen, sie fördern die Durchblutung durch Neovaskularisation (neue Gefäße), die Gewebeneubildung und Regeneration, fördern die Wundheilung und lindern am Ende die Schmerzen. Die Rehabilitationszeit wird merklich verkürzt.
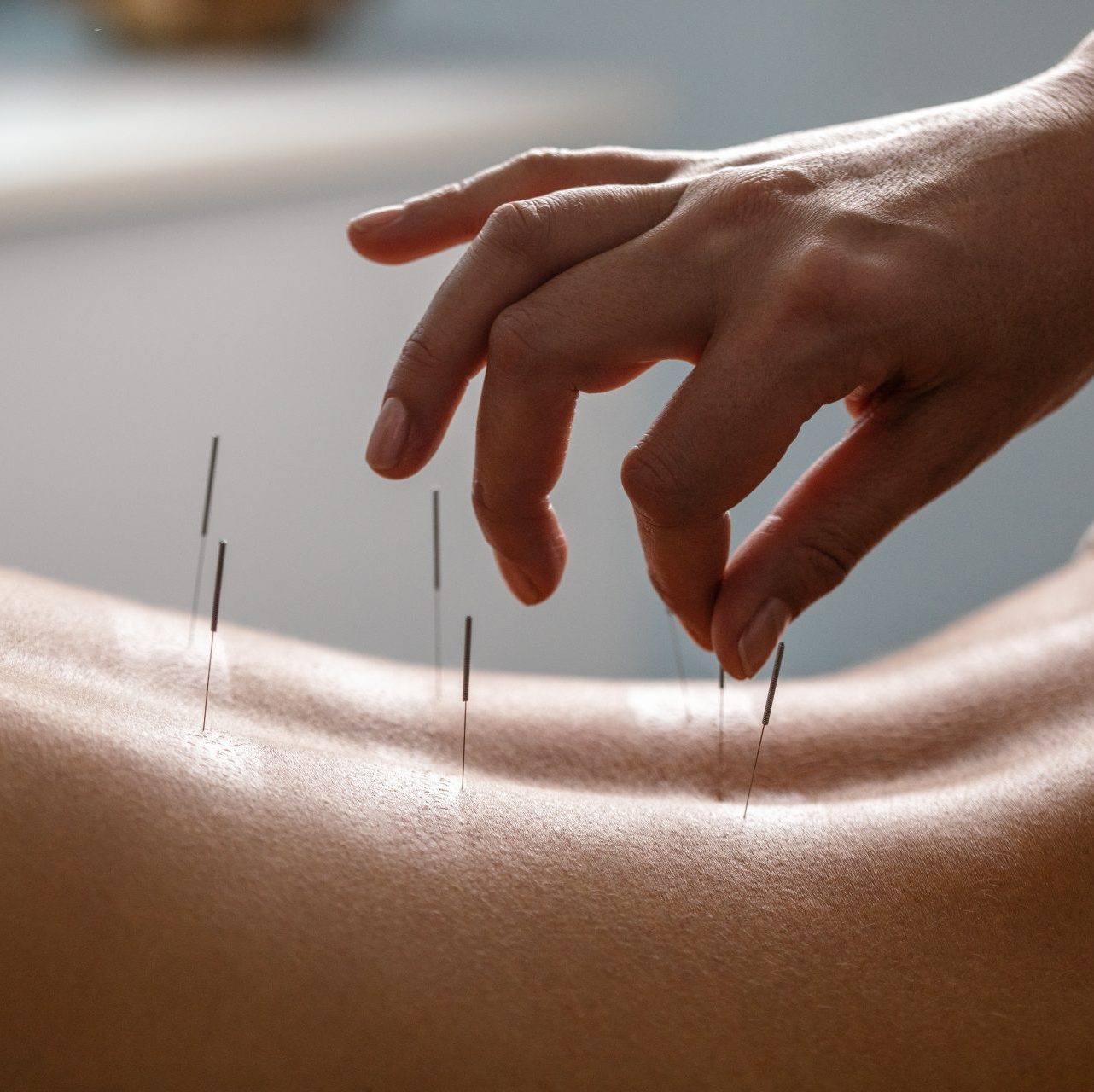
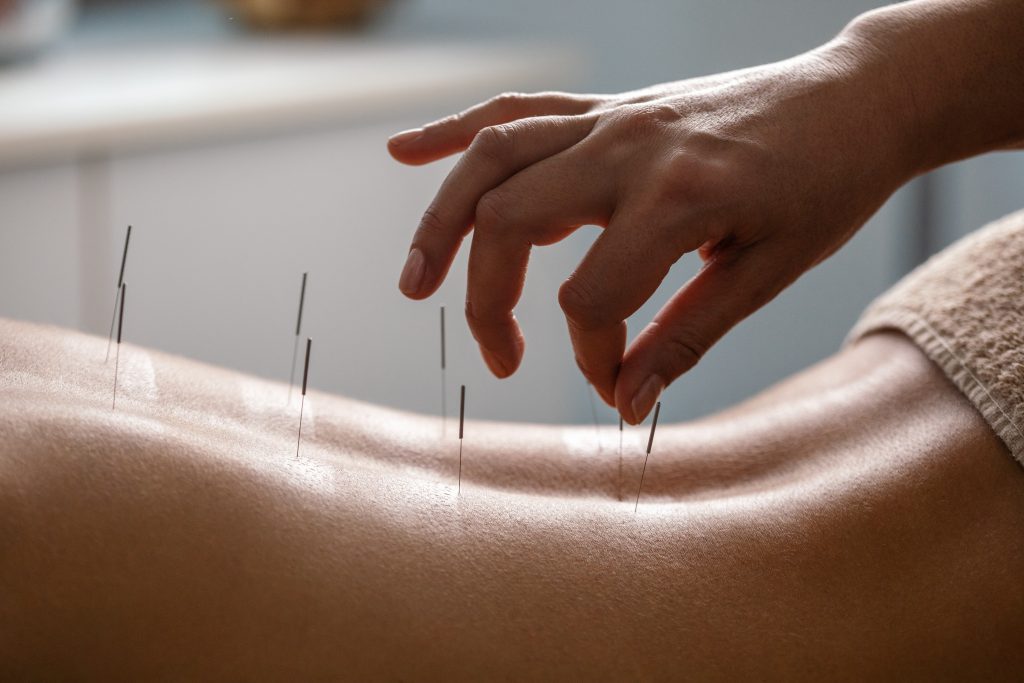
Dry Needling
Die Manipulation der Triggerpunkte wie unter „Triggerpunktetherapie“ erläutert, kann auch mittels Nadelbehandlungen durchgeführt werden (dry needling), wobei in der Regel Akupunkturnadeln verwendet werden.
Möglich ist ferner eine Injektionsbehandlung, oft mit Lokalanästhetika, bisweilen aber auch mit anderen Substanzen, wie etwa Botulinumtoxin (Lavelle et al. 2007; Saxena et al. 2015). Die Behandlung von Schmerzen, die durch Triggerpunkte hervorgerufen werden, egal ob sie neben verschleißbedingten Erkrankungen wie Arthrose oder akuten Verletzungen koexistieren, können sehr erfolgreich durch Dry Needling therapiert werden.
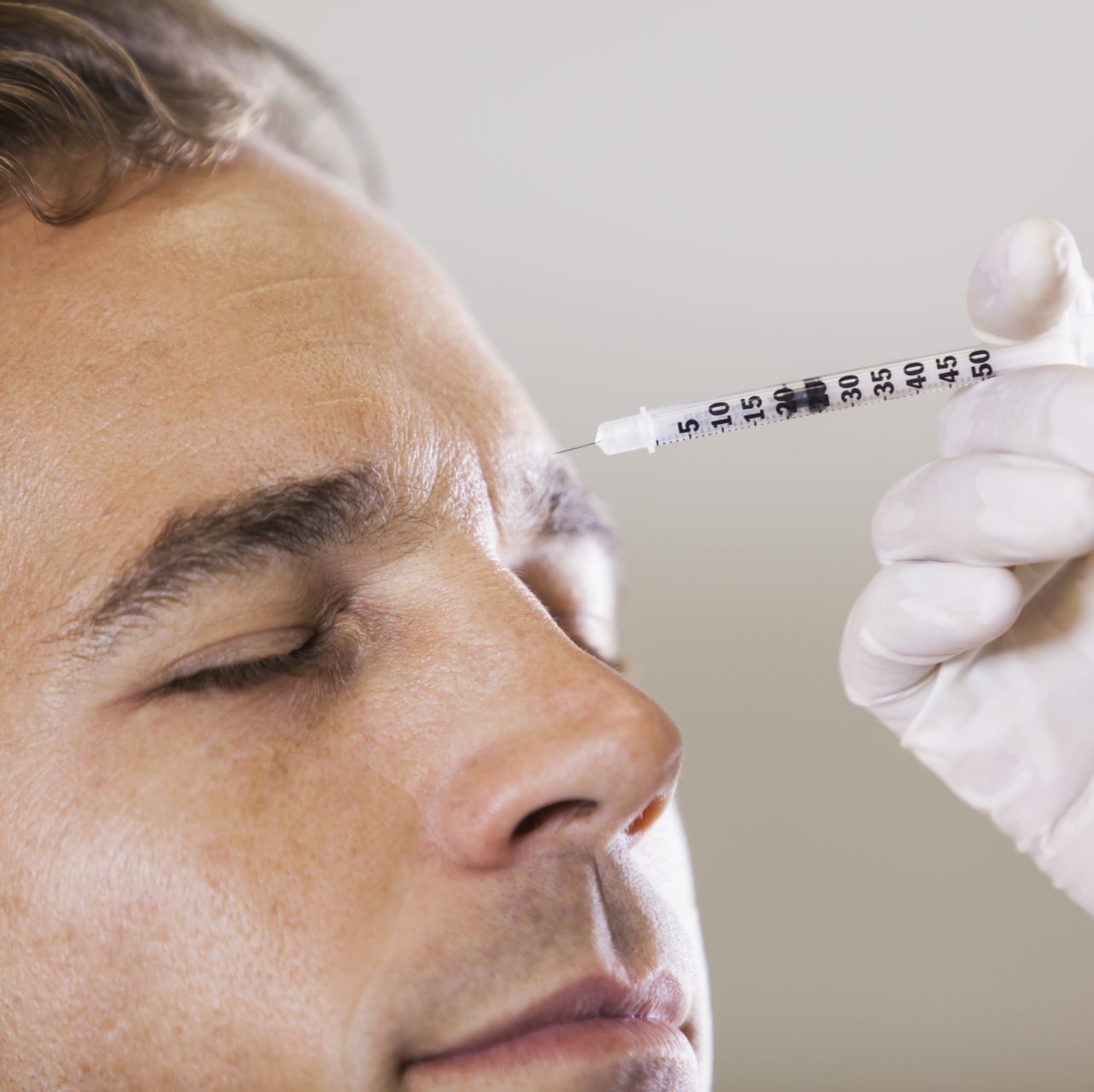
Einsatz von Botox bei Migräne oder Spannungskopfschmerzen/CMD
Etwa 75 % aller Menschen erleben in ihrem Leben Kopfschmerzen. Kopfschmerzen sind durchaus unterscheidbar. Nicht jeder hat eine Migräne.
Die meisten aller Kopfschmerzpatienten leiden unter Spannungskopfschmerzen, also unter Kopfschmerzen, die von der Muskulatur der Halswirbelsäule und/oder des Schädels herrühren. Seelische Belastungssituationen, Stress sowie monotone Fehlhaltungen sind heute häufige Risikofaktoren, die einen chronischen Spannungskopfschmerz hervorrufen und aufrechterhalten. Häufig kommen zusätzliche Symptome wie Schwindel, Übelkeit oder Ähnliches hinzu.
Hämmernde Kopfschmerzen, die meistens eine Kopfseite betreffen und teilweise von einer Aura begleitet sind, sprechen für das Vorliegen einer echten Migräne.
Behandlungsmöglichkeiten
Üblicherweise wird bei allen Fällen von Kopfschmerzen zur Schmerztablette gegriffen. Hierdurch kann der Patient jedoch in einen Teufelskreislauf geraten, da auch eine chronische Einnahme von Schmerztabletten wiederum Kopfschmerzen hervorrufen kann. Hier ist eine Kombination von verschiedenen Behandlungen wie Entspannungstherapie, medikamentöser Therapie, Stressbewältigung, Krankengymnastik und Ähnlichem erforderlich. Sollten diese Therapieansätze ohne befriedigende Ergebnisse vorausgegangen sein und eine chronische (mindestens drei Monate) Kopfschmerzanamnese vorhanden sein, kann eine Botoxbehandlung in einer Verdünnungsform ähnlich der Homöopathie angezeigt sein.
Bei Botox handelt es sich um ein Produkt, das von Bakterien gebildet wird.
Dieses Produkt wird heutzutage in einer ungefährlichen Dosierung medizinisch eingesetzt. So findet es z. B. in der medizinisch-ästhetischen Behandlung Anwendung, um bestimmte Muskelpartien zur Faltenglättung zu unterspritzen, z. B. bei Zornesfalten oder Stirnfalten.
Spezielle Behandlungen mit Botox im Kopf-Nacken-Bereich können aber auch zur Besserung und Beseitigung von chronischen und behandlungsresistenten Kopfschmerzen entscheidend beitragen.
Wie verläuft die Behandlung?
Nach einer eingehenden Aufklärung und Untersuchung wird Botox in bestimmte Partien der Muskulatur im Bereich des Kauorgans, des Nackens, der Schultern oder bei Stirnkopfschmerzen auch im Bereich der Muskulatur der Stirn und Schläfe gespritzt.
Die Schmerzreduzierung bzw. Schmerzfreiheit durch die Injektion kann bis zu drei Monate andauern.
Sie kann laut repräsentativen Studien bei bis zu 84 % der Patienten eine Linderung bzw. Beseitigung der Kopfschmerzen bewirken. Die Patienten können so in einen schmerzfreien Alltag zurückfinden.
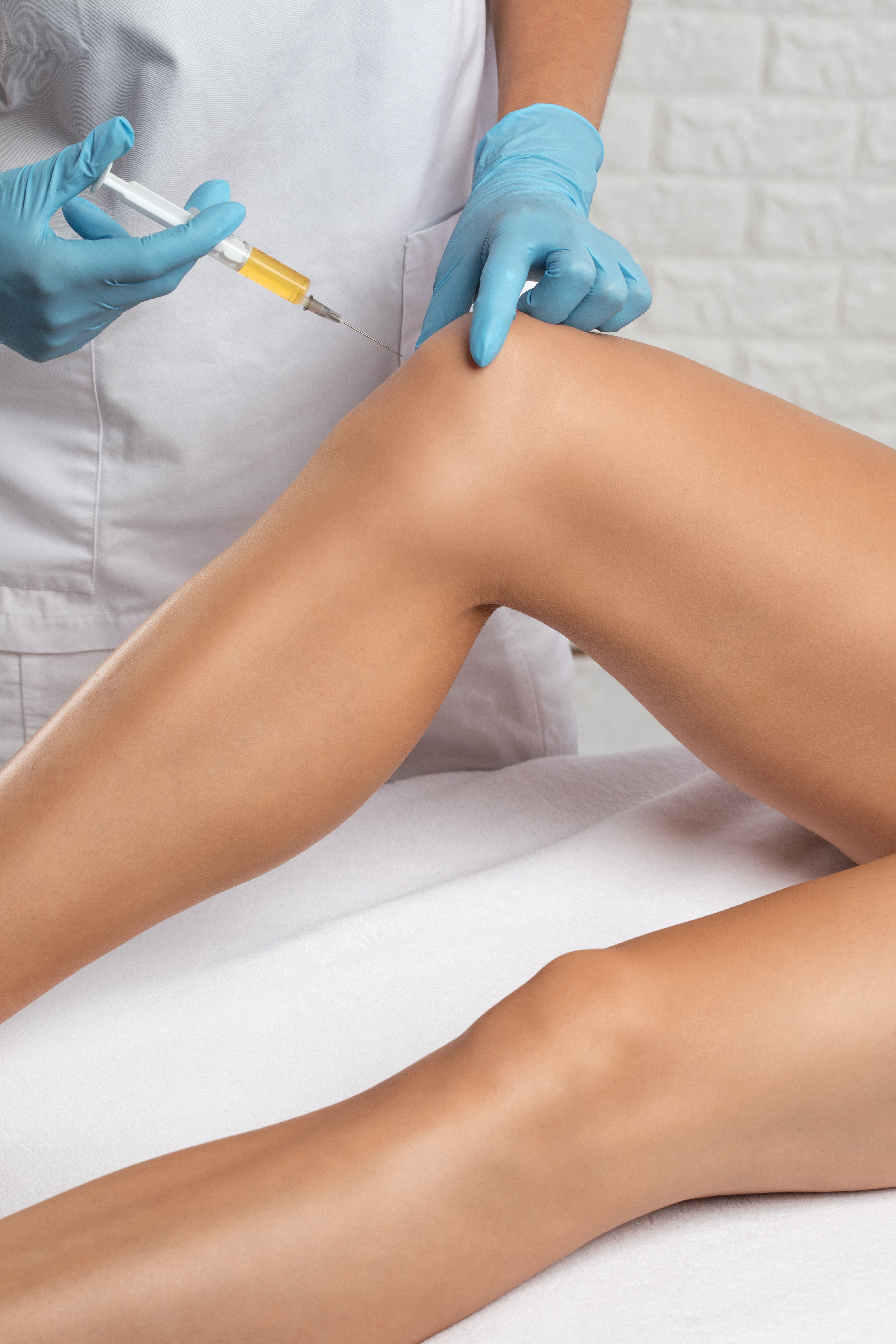
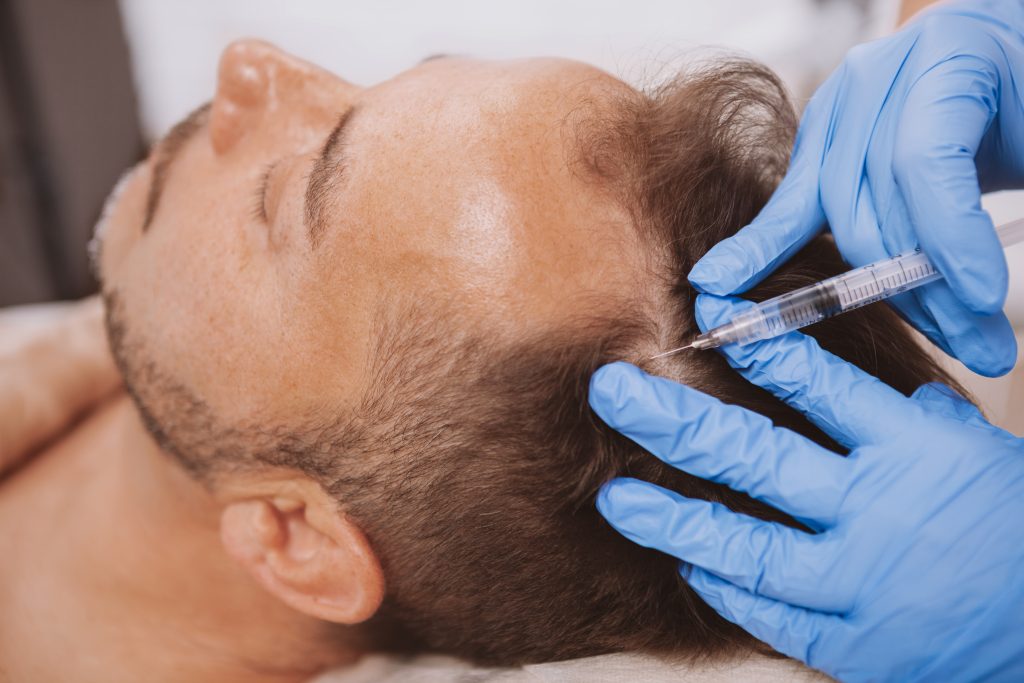
PRP-Therapie
(Platlett Rich Plasma oder thrombozytenreiches Plasma)
Bei der PRP-Therapie (Platlett Rich Plasma oder thrombozytenreiches Plasma) handelt es sich um eine neue vielversprechende Therapie mittels autologem, d. h. aus Eigenblut gewonnenem Plasma, das aufbereitet und zur Behandlung von Erkrankungen der Gelenke, Bänder, Sehnen und Muskulatur eingesetzt wird.
Ich setze die PRP-Therapie auch sehr erfolgreich zur ganzheitlichen Behandlung von Haarausfall und Gesichtshautverjüngung ein.